Забезпечення нормальної серцевої діяльності — задача злагодженої та скоординованої роботи різних відділів та структур серця. Провідну систему серця становлять синусовий (синоатріальний) вузол, атріовентрикулярний вузол і пучок Гіса. Синоатріальний вузол задає основний серцевий ритм. Зустрічаються патологічні ситуації, коли він втрачає свою функціональність, і тоді його роль на себе бере АВ вузол.
Втратити свій автоматизм може не тільки синусовий, а й атріовентрикулярний вузол. Водієм ритму стає автоматичний центр III порядку, що знаходиться в шлуночках серця. Розташування ектопічного вогнища можливо в одній з ніжок пучка Гіса або в їх розгалуженнях. Детальніше в цій статті розглянемо, які захворювання можуть привести до такого явища, а також як виявити дану патологію і впоратися з нею.
Зміст
- Суть явища
- Ознаки
- Провокуючі фактори і прогнози
- Діагностика
- Методи терапії
Суть явища
Передача нервових імпульсів в серце кожної здорової людини здійснюється через провідну систему. Головним генератором цих імпульсів виступає вушко правого передсердя, де розташований синусовий вузол. Далі шлях лежить через волокна Пуркіньє і пучок Гіса, за якими нервовий імпульс надходить в волокна шлуночків.
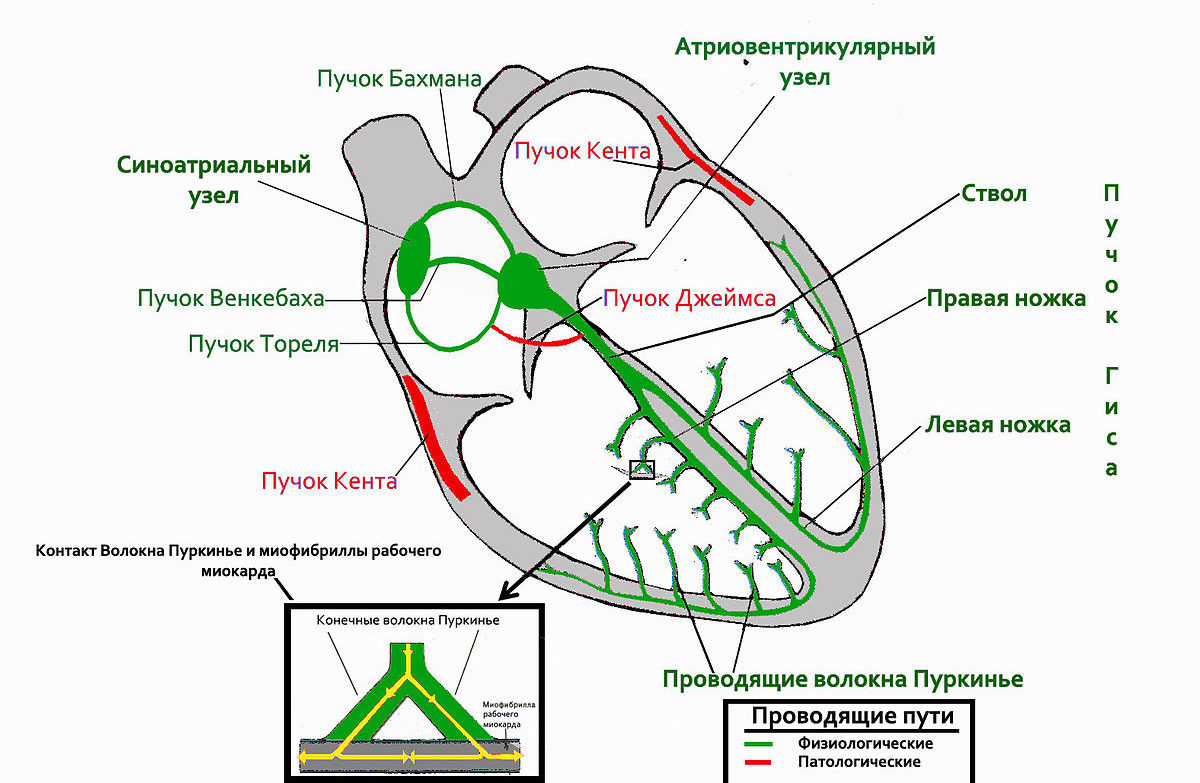
Незважаючи на те, що таке поширення імпульсів забезпечує задовільну роботу серця, зустрічаються стану, при яких це стає скрутним. Різні патологічні процеси в організмі призводять до того, що синусовий вузол не справляється з ініціацією збудження. Тоді процес запуску імпульсів в серце значно змінюється.
Роботу серця як головної м’язи людського організму необхідно зберегти, і для цього виникають ритми, що компенсують ослаблений вогнище. Ці ритми носять назву ектопічних. Медичний термін «ектопія» в перекладі з грецького означає «зсув, зміна місця звичного перебування».
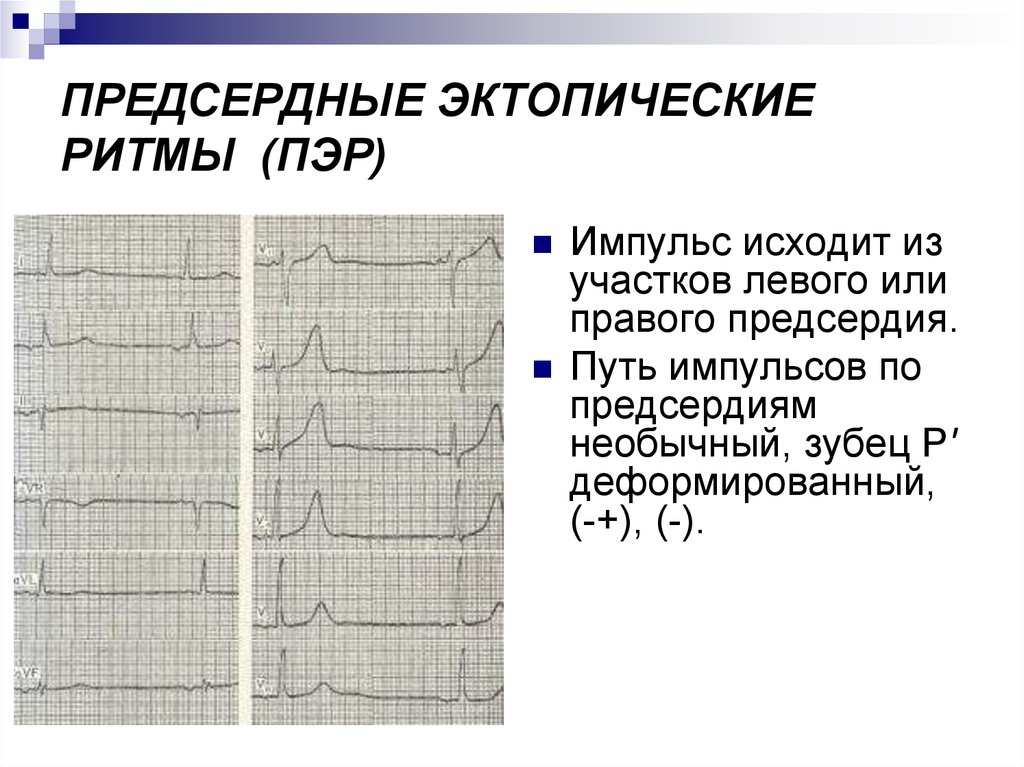
Щоб визначити, звідки йдуть нервові імпульси і яка область міокарда в даний момент запускає серцевий ритм, необхідно провести запис ЕКГ. За співвідношенням зубців R до шлуночкових комплексів QRS визначають, як збудження рухається по передсердям.
Нижче представлені електрокардіографічні критерії різних варіацій серцевого ритму:
- Синусовий. При ньому в II стандартному відведенні до кожного QRS з’являються характерні зубці H над ізолінією. всі зубці P присутні в кожному відведенні, вони постійні і не відрізняються формою. Усі наступні варіанти є несінусовимі і, відповідно, являють собою відхилення від норми.
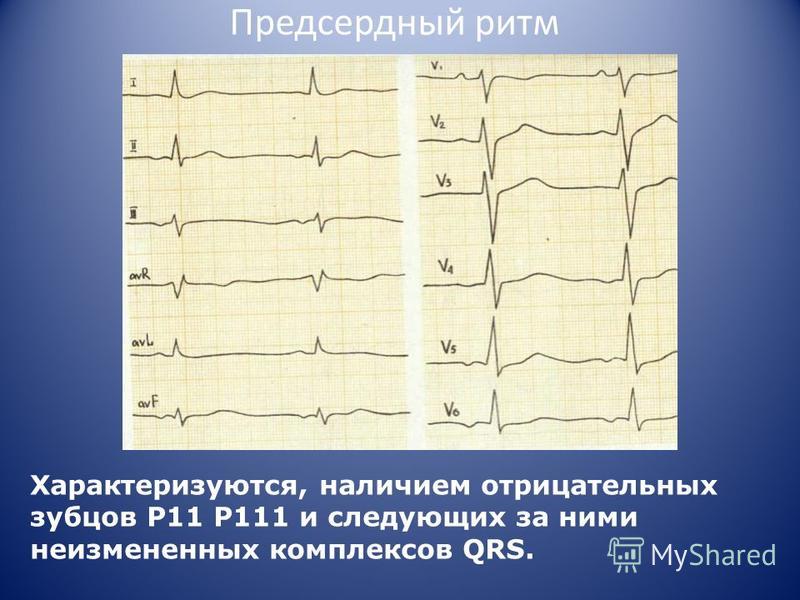
- Атріовентрикулярний. На ЕКГ не народжуються звичні зубці P, вони можуть приєднуватися до незміненим QRS або перебувати під ізолінією, йти слідом за нормальними комплексами QRS.
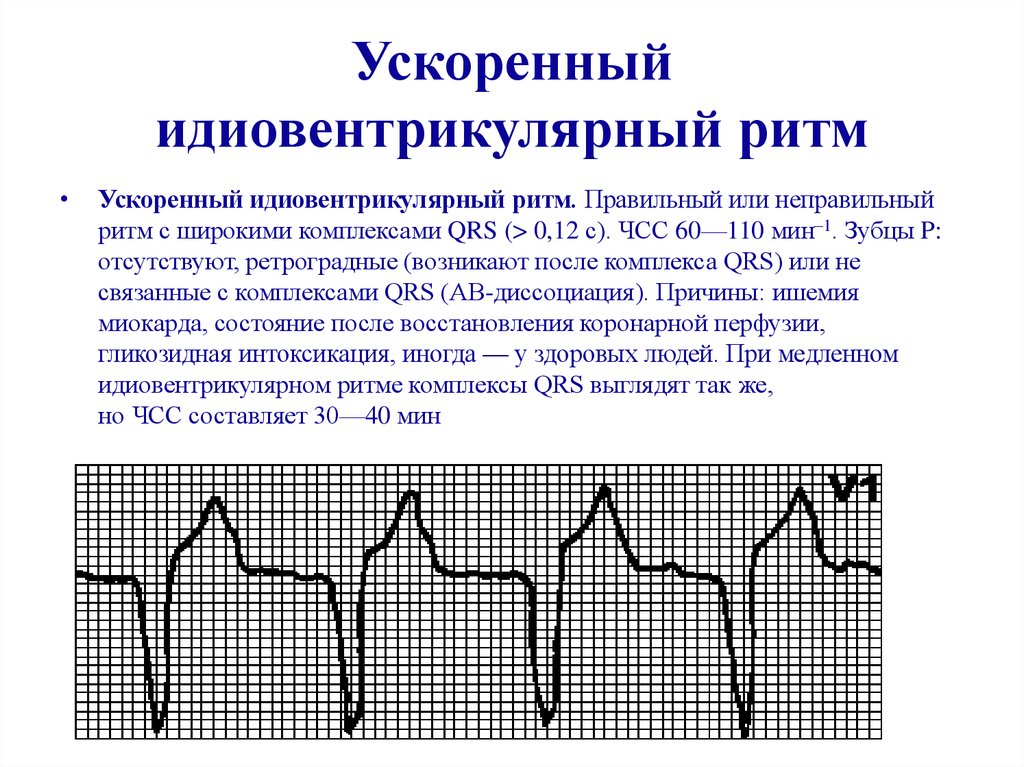
- идиовентрикулярного ритм. Це Екстрасистолічна ритм з шлуночків. Характерно для нього повільне (рідше 40 ударів за хвилину) скорочення шлуночків. на електрокардіограмі реєструється розширення QRS (більше 0,16 с) і деформування комплексів. зубці P йдуть незалежно від комплексів QRS.
Ознаки
ИВР може розвинутися як при важкому ушкодженні міокарда, так і без органічного ураження. Іноді він реєструється в стані Преагонія, що вимагає невідкладного лікарського втручання. Будучи заміщує ритмом, він не зберігає функціональність протягом довгого часу. Для ИВР характерні такі ознаки:
- серцеві скорочення настільки слабкі, що не забезпечують ефективну роботу серця.
- визначається нитковидний пульс або зовсім відсутня пульсація.
- джерелом імпульсів можуть бути кілька різних ділянок шлуночків, що веде до аритмії.
- в рідкісних випадках імпульси можуть виходити з синусового вузла, але їх ритм завжди рідше, ніж шлуночковий.
- передсердя можуть скорочуватися неритмічно, за типом тріпотіння і мерехтіння.
Коли на електрокардіограмі реєструється ектопічне скорочення шлуночків і частота їх складає 60-100 ударів в хвилину, ставлять діагноз прискорений ИВР.
Диференціацію ИВР доктор проводитиме з шлуночкової і надвентрікулярной тахікардією, стабільної або тимчасовою блокадою пучка Гіса або його ніжок, антідромной тахікардією при синдромі Вольфа -Паркінсона-Уа йта, мерехтінням передсердь.
Провокуючі фактори і прогнози
Викликане різними причинами порушення роботи синоатріального вузла призводить до формування ИВР. На функціонування синусового вузла впливають такі захворювання і гостро виникли стану:
- міокардит — запальний процес, який зачіпає серцевий м’яз.
- ішемія серця, що призводить до кисневого голодування здорових волокон міокарда.
- вегетативні дисфункції і порушення регуляції.
- кардіосклероз — дифузний або сформувався внаслідок інфаркту.
- дисбаланс гормонів в організмі.
- порушене функціонування наднирників або щитовидної залози.
- гострий коронарний синдром у вигляді інфаркту міокарда.
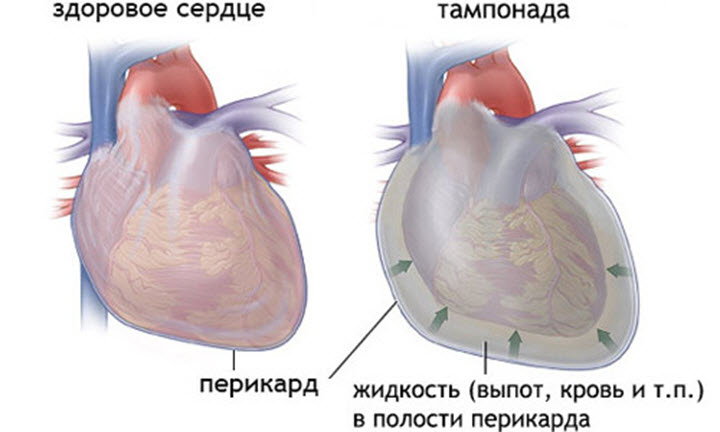
- тампонада серця — накопичення рідини в перикарді і здавлення порожнин серця.
- істотна крововтрата, особливо при триваючій кровотечі.
Лікуючий лікар може визначити прогноз, враховуючи захворювання, яке призвело до желудочковому ритму, симптоми і загальний стан хворого. Прогноз буде сприятливим, якщо ИВР є єдиною патологією і не призводить до інших порушень діяльності серця. Пізня діагностика і лікування, не компенсує тяжкість стану, значно зменшують шанси на хороший результат захворювання.
Діагностика
Основним методом, що дозволяє визначити зміну ритму в сторону патології, є електрокардіограма. Про идиовентрикулярного ритмі кажуть, коли на ЕКГ з’являються такі ознаки:
- Розширення (більше 0,12 с) і деформування шлуночкових комплексів QRS, що спостерігається також під час блокади пучка Гіса і його ніжок.
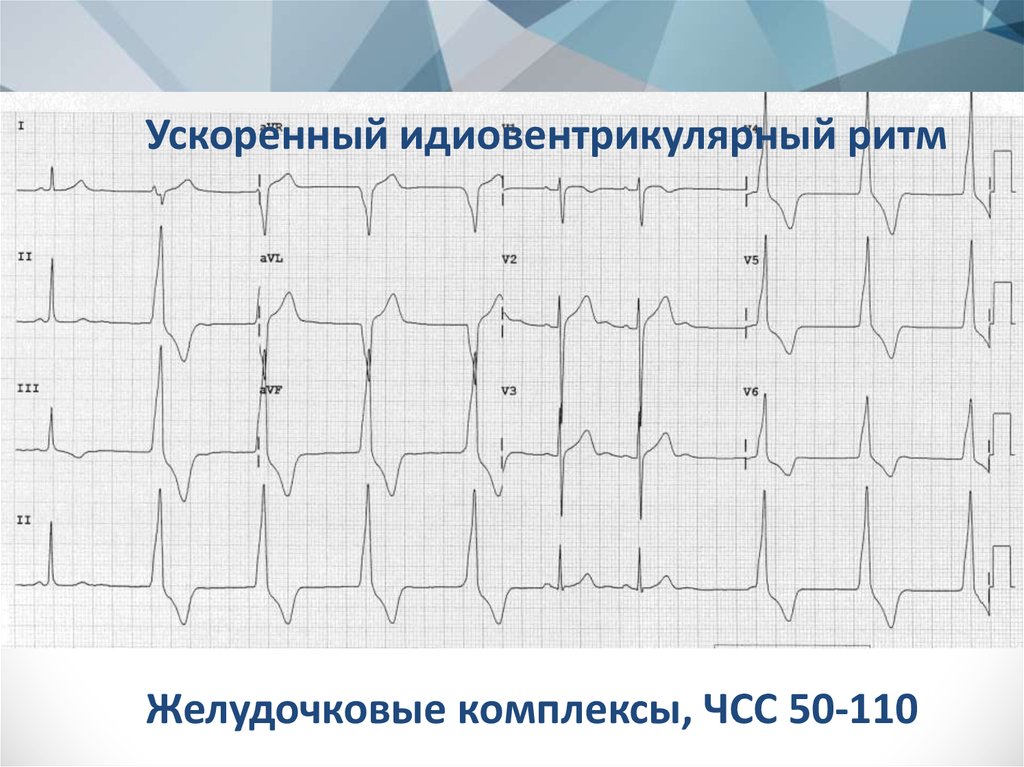
- Випадання зубців Р, які зазвичай повинні розташовуватися над ізолінією і реєструватися перед новим шлуночкових комплексом.
- непов’язаних один з одним і раскоордінірованное скорочення передсердь і шлуночків.
Для уточнення діагнозу і раціонального підбору терапії лікаря може знадобитися призначити додаткові обстеження. Найбільш часто застосовуються ЕхоКГ і добове моніторування по Холтеру. У складних випадках в діагностичних цілях застосовується реєстрація чреспищеводной ЕКГ або ЕхоКГ.
Методи терапії
Пацієнт може не скаржитися на перебої в серці і не відчувати незручність, однак виявлений у нього шлуночковий ритм вимагає лікарського спостереження. При відсутності яскраво виявляється клінічної картини специфічне лікування не показано. Терапія ИВР спрямована на зміцнення серцевого м’яза.
Препарати, що застосовуються для усунення ИВР:
- починають терапію з прийому седативних препаратів: Корвалол, Валідол.
- при одиничної екстрасистолії ефективні адаптогени: Елеутерокок, Женьшень.
- якщо пульс нижче 50 ударів за хвилину підійде Атропін (застосовується тільки за призначенням лікаря).
- усувають порушення ритму серця антиаритмічні препарати (Аміодарон).
- коли на ЕКГ реєструється частий ідіовентрікулярний ритм, а ще тахікардія або тріпотіння передсердь, діяти необхідно швидко. Невідкладна допомога полягає у внутрішньовенному введенні 4% розчину хлориду калію.
- у важких випадках показана установка електрокардіостимулятора.
Важливо приймати препарати за призначенням лікаря і під контролем стану здоров’я. Пацієнтам з кардіостимулятором потрібно регулярно проходити обстеження у кардіолога для оцінки працездатності даного приладу.
идиовентрикулярного ритм не сама серйозна патологією, однак вимагає уваги з боку хворого. При найменших ознаках хвороби варто звернутися до лікаря і в разі потреби пройти обстеження. Це значно підвищить шанси на одужання, і поліпшить якість життя.