Аутоімунний гепатит (АГ) є дуже рідкісним захворюванням серед всіх видів гепатитів і хвороб аутоімунного характеру.
На території Європи частота народження становить 16-18 хворих з АГ на 100000 чоловік . На Алясці і Північній Америці поширеність вище, ніж в Європейських країнах. В Японії рівень захворюваності низький. У афроамериканців і латиноамериканців перебіг хвороби протікає більш стрімко і важко, лікувальні заходи менш ефективні, смертність вища.
Захворювання зустрічається у всіх вікових групах, частіше хворіють жінки (10-30 років, 50-70 років). У дітей АГ може з’явитися від 6 до 10 років.
АГ при відсутності терапії небезпечний розвитком жовтяниці, цирозу печінки. Виживання хворих з АГ без лікування становить 10 років. При більш агресивному перебігу гепатиту тривалість життя становить менше 10 років. Цілі статті — сформувати уявлення про захворювання, розкрити види патології, клінічну картину, показати варіанти лікування хвороби, попередити про наслідки патології при відсутності своєчасної допомоги.
Зміст
- Загальна інформація про патології
- Причини і види
- Як розвивається і проявляється?
- Вплив АГ на жіночий і дитячий організм
- Як проявляється аутоімунне ураження печінки?
- Діагностичні заходи
- Що потрібно знати про лікування захворювання?
- Медикаментозне вплив
- Терапія вагітних і дітей
- Реабілітація після курсу терапії
- Медикаментозні методи
- Народна медицина і дієта
- Прогнози і наслідки
Загальна інформація про патологію
Аутоімунний гепатит — це патологічний стан, який супроводжується запальними змінами в тканині печінки, розвитком цирозу. Хвороба провокує процес відторгнення печінкових клітин імунною системою. АГ часто супроводжується іншими аутоімунними хворобами:
- системний червоний вовчак.
- ревматоїдний артрит.
- розсіяний склероз.
- аутоімунний тиреоїдит.
- еритема.
- гемолітична аутоиммунная анемія.
Причини і види
ймовірними причинами розвитку патології печінки вважаються віруси гепатиту С, В, Епштейна-Барр. Але чіткого зв’язку в наукових джерелах між формуванням хвороби і наявністю цих збудників в організмі не виявлено. Є також спадкова теорія по виникненню патології.
Існує кілька видів патології (Табл. 1). Гістологічно і клінічно ці види гепатиту не мають відмінностей, але 2 тип хвороби часто пов’язаний з гепатитом С. Лікують всі різновиди АГ однаково. Деякі фахівці не приймають 3 тип як окремий, так як він дуже схожий з 1 типом. Вони більше схиляються до класифікації по 2 типам захворювання.
Таблиця 1 — Різновиди хвороби в залежності від вироблюваних антитіл
- ANA, AMA, LMA антитіла.
- 85% з усіх хворих з аутоімунним гепатитом.
- LKM-1-антитіла.
- Однаково часто виникає у дітей, літніх пацієнтів, чоловіків і жінок.
- АЛТ , АСТ майже не змінюються.
- SLA, анти-LP-антитіла.
- антитіла впливають на гепатоцити і підшлункову залозу.
Як розвивається і проявляється?
Механізм розвитку хвороби полягає в утворенні антитіл проти печінкових клітин. Імунна система починає приймати свої гепатоцити, як чужорідні. При цьому в крові виробляються антитіла, характерні для певного виду захворювання. Клітини печінки починають руйнуватися, виникає їх некроз. Можливо, запускають патологічний процес віруси гепатиту С, В, Епштейна-Барр. Крім руйнування печінки спостерігається пошкодження підшлункової та щитовидної залоз.

- наявність аутоімунних хвороб будь-якої етіології в попередньому поколінні.
- інфіковані ВІЛ.
- хворі з гепатитами В, с.
Патологічний стан передається у спадок, але зустрічається дуже рідко. Захворювання може проявлятися як в гострій формі, так і з поступовим нарощуванням клінічної картини. При гострому перебігу хвороби симптоматика схожа на гострий гепатит. У пацієнтів з’являються:
- хворобливість правому підребер’ї.
- диспепсичні прояви (нудота, блювота).
- жовтяничний синдром. з
- свербіж.
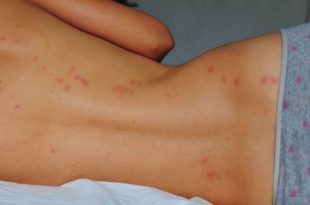
- телеангіоектазії (судинні утворення на шкірі).
- еритема.
Вплив АГ на жіночий і дитячий організм
У жінок з аутоімунним гепатитом часто виявляються:

- порушення гормонального фону.
- розвиток аменореї.
- труднощі із зачаттям дитини.
Наявність АГ у вагітних жінок може викликати передчасні пологи, постійну загрозу переривання вагітності. Лабораторні показники у пацієнток з АГ за час виношування плоду можуть навіть покращитися або нормалізуватися. АГ часто не впливає на що розвивається внутрішньоутробно плід. Вагітність протікає у більшості хворих нормально, пологи не обтяжать.
Зверніть увагу! Статистичних даних щодо перебігу АГ під час вагітності дуже мало, так як захворювання намагаються виявляти і лікувати на ранніх стадіях хвороби, щоб не доводити до важких клінічних форм патології.
У дітей хвороба може протікати найбільш стрімко, з великим ураженням печінки, так як імунна система не досконала. Смертність серед дитячої вікової групи значно вище.
Як проявляється аутоімунне ураження печінки?
Прояви аутоімунної форми гепатиту можуть істотно відрізнятися. В першу чергу це залежить від характеру перебігу патології:
- Гостре перебіг. В цьому випадку прояви дуже схожі з вірусним гепатитом, і тільки проведення таких аналізів, як ІФА та ПЛР, дозволяє диференціювати патології. Такий стан може тривати у хворого не один місяць, вкрай негативно впливаючи на якість життя. Які в цьому випадку виникають симптоми:
- різкі болі в боці праворуч.
- симптоми розладу роботи органів шлунково-кишкового тракту (хворого сильно нудить, з’являється блювота, запаморочення).
- пожовтіння шкірних покривів і слизових оболонок.
- сильне свербіння.
- занепад сил. При фізикальному огляді хворого спостерігається болючість при натисканні на область правої реберної дуги, під час перкусії нижній край печінки виступає, пальпаторно (промацування) визначається гладкий край печінки (в нормі печінка не пальпується).
Важкий перебіг захворювання супроводжується клінікою енцефалопатії, а також підвищеним тиском в системі печінкової вени.
- Поступове наростання симптоматики. У цьому випадку захворювання розвивається поступово, пацієнт відчуває погіршення стану здоров’я, але зрозуміти, де саме відбувається патологічний процес, часто не в силах навіть фахівець. Це відбувається тому, що при такому перебігу патології може спостерігатися лише незначний біль в правому підребер’ї, в першу ж чергу хворого турбують позапечінкові ознаки:
- шкірні прояви: висипання різного роду (макулярні, макулопапульозні, папуловезикульозний) , вітіліго і інші форми порушення пігментації, почервоніння долонь і стоп, судинна сітка на животі.
- артрити і артралгії.
- порушення роботи щитовидки.
- легеневі прояви.
- неврологічні збої.
- порушення функціонування нирок.
- психологічні збої у вигляді нервових зривів і депресії. Внаслідок цього, аутоімунний гепатит може довгий час маскуватися під інші захворювання, що призводить до невірного діагнозу і, відповідно, призначення неадекватної схеми терапії.
Діагностичні заходи
Діагностика патологічного стану включає збір анамнестичних даних, огляд і додаткові методи. Лікар уточнює наявність аутоімунних захворювань у родичів в попередньому поколінні, вірусних гепатитів, ВІЛ-інфекції у самого хворого. Також фахівець проводить огляд, після якого оцінює тяжкість стану пацієнта (збільшення печінки, жовтяниця).

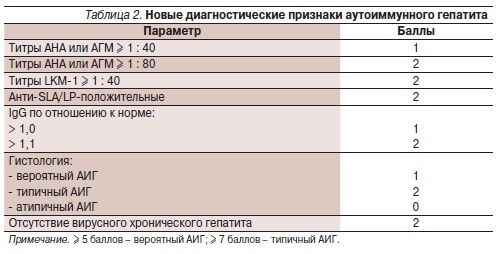
Пацієнтам також показано дослідження крові на концентрацію в крові імуноглобулінів G, A, M. У більшості хворих з АГ IgG будуть підвищені, а IgА, IgМ — нормальні. Іноді імуноглобуліни знаходяться в нормі, що ускладнює діагностику хвороби. Також проводять тестування на наявність специфічних антитіл для визначення виду гепатиту (ANA, AMA, LMA, LKM, SLA).
Для підтвердження діагнозу проводять гістологічне обстеження шматочка тканини печінки. При мікроскопії видно зміни клітин органу, виявляються поля лімфоцитів, гепатоцити набрякають, деякі з них некротизируются.
При проведенні ультразвукового обстеження виявляються ознаки некрозу печінки, які супроводжуються збільшенням розміру органу, підвищенням ехогенності окремих її ділянок. іноді можна виявити ознаки портальної гіпертензії (підвищення тиску печінкової вени, її розширення). Крім ультразвукового дослідження, застосовують комп’ютерну томографію, а також магнітно-резонансну томографію.
Диференціальну діагностику АГ проводять з:
- хворобою Вільсона (в дитячій практиці ).
- дефіцитом α1-антитрипсину (у дітей).
- алкогольним пошкодженням печінки.
- неалкогольний патологією печінкової тканини.
- склерозуючий холангітом (в педіатрії).
- гепатитами B, C, D.
- оverlap-синдромом.
Що потрібно знати про лікування захворювання?
Після підтвердження захворювання лікарі приступають до лікарської терапії. Лікування аутоімунного гепатиту спрямоване на усунення клінічних проявів хвороби, а також на підтримання тривалої ремісії.
Медикаментозне вплив
Лікування проводять за допомогою глюкокортикостероїдних засобів (преднізон, Преднізолону спільно з азатіоприном). Лікування глюкокортикостероїдними лікарськими препаратами включає 2 форми лікування (Табл. 1).
Нещодавно було випробувано поєднання лікарського препарату Будесонід спільно з азатіоприном, який також ефективно лікує симптоми аутоімунного гепатиту у пацієнтів в гострій стадії. Якщо у хворого симптоми протікають стрімко і дуже важко, додатково призначають Циклоспорин, такролімус, Микофенолат мофетіл. Ці препарати мають потужний переважна дію на імунну систему пацієнта. При неефективності ліків приймається рішення про пересадку печінки. Трансплантація органу проводиться тільки у 2,6% хворих, так як терапія при АГ частіше проходить успішно.
Таблиця 1 — Види терапії аутоімунного гепатиту глюкокортикостероидами
Преднізолон (30 мг) + Азатіопрін (50 мг) Преднізолон (менше 10 мг) + Азатіопрін (50-100) Будесонід + Азатіопрін Азатіопрін або Преднізолон в низьких дозах Преднізолон ( 60 мг)
Тривалість терапії при рецидиві або первинному виявленні аутоімунного гепатиту становить 6-9 місяців. Потім пацієнта переводять на більш низькі підтримуючі дозування ліків.
Рецидиви лікують високими дозами Преднізолону (20 мг) і азатіоприну (150 мг). Після купірування гострої фази перебігу захворювання переходять до початкової терапії, а потім до підтримуючої. Якщо у пацієнта з аутоімунним гепатитом немає клінічних проявів хвороби, а є тільки незначні зміни в тканинах печінки, терапію глюкокортикостероїдами не використовують.
Зверніть увагу! При досягненні дворічної ремісії за допомогою підтримують дозувань препарати намагаються поступово скасовувати. Зниження дози проводять по міліграмам лікарської речовини. Після виникнення рецидиву лікування відновлюють в тих же дозах, з яких почалася скасування.
Використання глюкокортикостероїдних лікарських засобів у деяких хворих можуть призвести до тяжких побічних ефектів під час тривалого прийому (вагітні, пацієнти з глаукомою, цукровим діабетом, артеріальною гіпертензією, остеопорозом кісток). У таких пацієнтів скасовують один з ліків, намагаються використовувати або Преднізолон, або Азатіопрін. Дозування підбираються за клінічними проявами АГ.
Терапія вагітних і дітей
Щоб досягти успіху в лікуванні аутоімунного гепатиту у дітей, необхідно якомога раніше діагностувати захворювання. У педіатрії також використовують Преднізолон в дозі 2 мг на кілограм ваги дитини. Максимально допустима доза Преднізолону становить 60 мг.
Важливо! При плануванні вагітності у жінок під час ремісії намагаються застосовувати тільки Преднізолон, так як від не впливає на майбутній плід. Азатіоприн лікарі намагаються не використовувати.
Якщо під час вагітності виник рецидив АГ, до преднізолон необхідно додати азатіоприн. При цьому шкода для плода все одно буде нижче, ніж ризик для здоров’я жінки. Стандартна схема лікування допоможе знизити ризик викидня і передчасних пологів, збільшить ймовірність доношеною вагітності.
Реабілітація після курсу терапії
Застосування глюкокортикостероїдів допомагає зупинити розвиток аутоімунного ураження печінки, однак для повноцінного відновлення органу цього недостатньо. Після курсу терапії пацієнту показана тривала реабілітація, що включає застосування медикаментозних і народних підтримуючих засобів, а також суворе дотримання спеціальної дієти.
Медикаментозні методи
Медикаментозне відновлення органу передбачає застосування певних груп препаратів. Однак важливо пам’ятати, що їх призначення можливе тільки при купировании гострого захворювання або під час наступу ремісії при хронічному перебігу патології, тобто коли запальний процес стихає.
Показаний, зокрема, прийом таких препаратів:

- гепатопротектори. Застосовуються фосфоліпідні препарати, дія яких спрямована на відновлення пошкоджених гепатоцитів і на захист печінки від подальшого пошкодження. Так, можуть бути призначені Ессенціале Форте, Фосфогів, Антрален. Ці препарати розроблені на основі природного інгредієнта — бобів сої і надають такі дії:
- покращують внутрішньоклітинний метаболізм в печінці.
- відновлюють клітинні мембрани.
- підсилюють дезінтоксикаційні функції здорових гепатоцитів.
- перешкоджають утворенню строми або жирової тканини.
- нормалізують роботу органу, знижуючи його енергетичні витрати.

Зокрема, в цей період організм повинен отримувати такі вітаміни, як А, Е, групи В, фолієву кислоту. Для цього необхідна спеціальна дієта, про яку буде сказано нижче, а також застосування аптечних препаратів: Гепагард, Нейрорубіну, Гепар актив, Легалон.
Народна медицина і дієта
Народна медицина пропонує використовувати муміє (пити по таблетці тричі на добу). З трав застосовувати можна:

- пижмо.
- хвощ польовий.
- шавлія.
- деревій.
- лопух.
- квіток звіробою.
- ромашки.
- коренів оману .
- плодів шипшини.
- чистотілу.
- кульбаби.
Застосовуватися ці трави можуть, якщо немає інших рекомендацій , у вигляді відварів (ложка трави або збору на півлітра гарячої води, варити на водяній бані 10-15 хвилин).
Перед використанням лікарських трав слід звернутися до лікаря. Нетрадиційні способи лікування можуть нашкодити здоров’ю або погіршити стан хворого, а то й враховувати протипоказання.
Що стосується харчування, потрібно виконувати такі правила:
- Пацієнту потрібно знизити споживання смажених, копчених, жирних страв. Бульйони краще варити нежирні (з птиці, яловичини). М’ясо слід готувати відварне (запечене або на пару) з невеликою кількістю масла.
- Не слід вживати жирні сорти риби і м’яса (тріска, свинина). Переважно використовувати в їжу м’ясо птиці, кролика.

- Молочні продукти дозволені, але нежирні (1% кефір, знежирений сир).
- Не можна вживати шоколад, горіхи, чіпси.
- У раціоні повинно бути більше овочів, фруктів. Овочі потрібно готувати на пару, запікати (але не до скоринки) або тушкувати.
- Яйця хворому їсти можна, але не більше 1 яйця за день. Яйце краще готувати у вигляді омлету з молоком.
- Обов’язково прибрати з раціону гострі спеції, приправи, перець, гірчицю.
- Харчування має бути дробовим, невеликими порціями, але частим (до 6 разів за день).
- Страви не повинні бути холодними або дуже гарячими.
- Пацієнту не слід зловживати кавою і міцним чаєм. Пити краще морси, компоти, неміцний чай.
- Потрібно виключити бобові культури, шпинат, щавель.
- Каші, салати та інші страви краще заправляти рослинною олією.
- пацієнт повинен зменшити споживання вершкового масла, сала і сиру.
Прогнози і наслідки
Висока смертність спостерігається у пацієнтів, які не отримували якісного лікування. Якщо терапія при аутоімунному гепатиті пройшла успішно (повну відповідь на лікування, поліпшення стану), то прогноз для хворого вважається сприятливим. На тлі успішного лікування можна досягти виживання пацієнтів до 20 років (після дебюту АГ).
У деяких пацієнтів спостерігається відсутність ефекту від лікування, що призводить до погіршення стану хворого, подальшого руйнування печінкової тканини. Без пересадки печінки хворі швидко гинуть. профілактичні заходи в цьому випадку малоефективні, до того ж хвороба в більшості випадків виникає без видимої причини.
Більшість лікарів-гепатологів і імунологів вважають аутоімунний гепатит хронічним захворюванням, що вимагає постійної терапії. Успіх лікування рідкісного захворювання залежить від ранньої діагностики, правильного підбору лікарських засобів.
Сьогодні розроблені спеціальні схеми лікування, які дуже ефективно знімають симптоми хвороби, дозволяють знизити швидкість руйнування печінкових клітин. Терапія допомагає підтримувати тривалу ремісію захворювання. Ефективно лікується АГ у вагітних і дітей до 10 років.
Результативність терапії Преднізолоном і азатіоприн виправдана клінічними дослідженнями. Крім Преднізолону активно використовують Будесонід. Спільно з азатіоприном він також призводить до настання тривалої ремісії. За рахунок високої ефективності лікування пересадка печінки потрібно в дуже рідкісних випадках.
Цікаво! Більшість пацієнтів часто бояться подібних діагнозів, вважають їх смертельними, тому до лікування ставляться позитивно.
Хворі кажуть, що лікарі в глибинці рідко самостійно діагностують артеріальну гіпертензію. Виявляється він в уже спеціалізованих клініках Москви і Санкт-Петербурга. Цей факт можна пояснити низькою частотою народження аутоімунного гепатиту, а значить і відсутністю досвіду його виявлення у більшості фахівців.

Аутоімунний гепатит поширений повсюдно, частіше зустрічається у жінок. Хвороба вважається дуже рідкісною, тому скрининговой (профілактичної) програми по його виявлення не існує. Захворювання не має специфічних клінічних ознак. Для підтвердження діагнозу у пацієнтів беруть кров на специфічні антитіла.
Показання до лікування визначає клініка хвороби. При наявності печінкових симптомів у хворих спостерігаються високі показники АЛТ, АСТ (в 10 разів). При наявності таких ознак лікарям слід виключити вірусні та інші види гепатитів, провести повне обстеження.
Після підтвердження діагнозу аутоімунного гепатиту не можна відмовлятися від лікування. Відсутність належної допомоги хворому призводить до швидкого руйнування печінки, цирозу, а потім і загибелі пацієнта. На сьогоднішній день розроблені і успішно застосовуються різні схеми лікування, які дозволяють утримувати тривалу ремісію захворювання. Завдяки лікарської підтримки, досягнута 20-річна виживаність пацієнтів з АГ.