В сучасному світі хвороби серця і серцево-судинної системи є найбільш поширеними. Гіпертрофія міокарда — патологічне збільшення розмірів серця, яке в більшості випадків ускладнює виконання ним своїх функцій. Ця патологія розвивається повільно і має хронічний характер.
Серце здатне тривалий час компенсувати свою роботу і тільки при виснаженні викликати порушення. У деяких категорій населення збільшення міокарда є нормою, наприклад, у професійних спортсменів, людей важкої фізичної праці. Це пояснюється необхідністю в перекачуванні великих обсягів крові для забезпечення киснем всього організму. В цьому випадку пропорційно збільшуються всі структури серця.
При нерівномірної гіпертрофії міокарда, при недостатньому серцевому викиді, миготливої аритмії, наявності скарг, даний процес повинен бути розглянутий як патологічний.
Зміст
- Специфіка і класифікація порушення
- Причини і симптоми ураження різних ділянок серця
-
- Лівий шлуночок
- Ліве передсердя
- Правий шлуночок
- Праве передсердя
-
- Діагностика
- Лікування і прогноз
Специфіка і класифікація порушення
Форма, розмір серця індивідуальні і залежать від статури, способу життя, статі, віку. Це м’язовий орган, який має чотири камери — 2 шлуночка і 2 передсердя. Стінка має тришарову структуру — ендотеліальний шар, міокард, шар сполучно тканий.
Міокард — шар високоспеціалізованої поперечно смугастої м’язової тканини, густо просочений капілярами і нервовими волокнами. Клітини серця не здатні до простого поділу, вони збільшуються в обсязі за рахунок накопичення різних речовин в цитоплазмі.
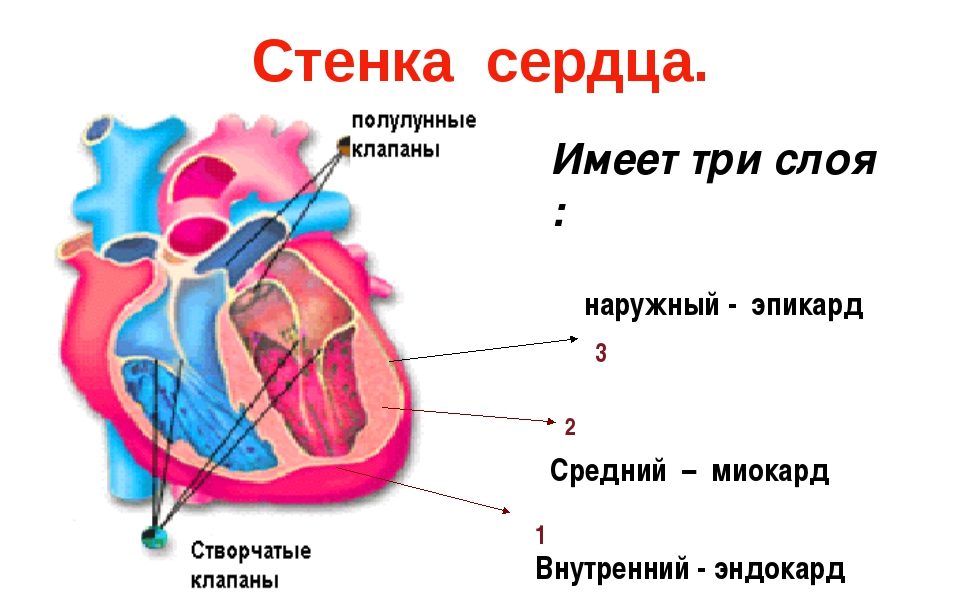
Кардіоміоцити містять велику кількість скоротливих білків — тропоніни, міозин , тропомиозин і інші. При порушенні їх синтезу порушується структура і розташування волокон, знижуються функції.
Існує кілька класифікацій гіпертрофії серця. За формою:
- Асиметрична — нерівномірне потовщення стінки однієї або декількох порожнин, наприклад, верхівки, міжшлуночкової перегородки, гіпертрофія передньої або задньої стінки одного з шлуночків, гіпертрофія передсердь.
- Симетрична — однакове потовщення м’язового шару у всіх відділах.
За часом виникнення:
- Придбана.
- Вроджена.
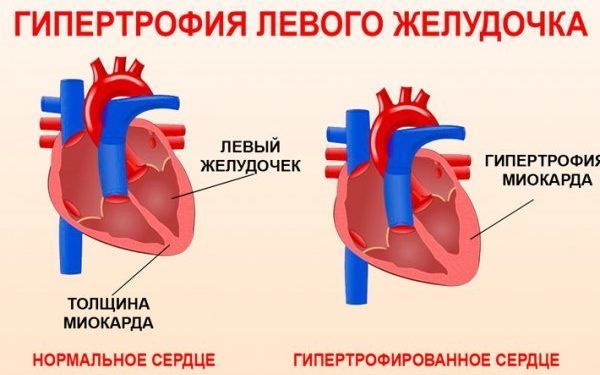
Також виділяють концентричну і ексцентричну гіпертрофію. У першому випадку порушується співвідношення товщини стінок порожнин серця і їх обсяг. При другій формі відбувається більш виражене розширення серцевих камер при незначному збільшенні м’язового шару.
В залежності від порушень кровотоку розрізняють обструктивну і необстуктівную форми. Також існує класифікація по товщині міокарда. У нормі цей показник при ехокардіоскопії становить не більше 15 мм. При помірному ступені стінка потовщується до 20 мм, середньої 20-25 мм, виражена гіпертрофія — більше 25 мм.
На підставі особливостей клінічного перебігу виділяють кілька стадій розвитку гіпертрофії міокарда:

- Субкомпенсована. З’являються скарги при швидкій ходьбі, знижується працездатність, тиск в порожнині лівого шлуночка підвищується до 36 мм рт.ст..
- декомпенсована. Виникає почуття задишки, нестачі повітря, болі, що тягнуть за грудиною при виконанні звичної роботи. Тиск в ЛШ — 37-44.
- Виражена. Стан, що загрожує життю, яскраво виражені симптоми навіть при ходьбі. Тиск в порожнині серця піднімається вище 75.
Причини і симптоми ураження різних ділянок серця
Гіпертрофія міокарда викликана безліччю причин і проявляється різноманітними симптомами, часто має в собі генетичну схильність або виникає вдруге.
Лівий шлуночок
Це найбільша камера серця, з неї викидається кров в аорту для забезпечення роботи всіх внутрішніх органів. При гіпертонічній хворобі, стенозі чотирьохстулкове клапана, ожирінні, фізичних навантаженнях зростають витрати енергії для скорочення м’язи, так як слід подолати більший тиск.
При недостатності тристулкового клапана, розташованого між лівим передсердям і шлуночком, в період розслаблення серця, шлуночок перевантажується великою кількістю крові.
Орган починає компенсувати свою функцію за рахунок збільшення м’язового шару. Так само посилена робота даної м’язи необхідна при стресах, емоційної нестабільності, недостатньому відпочинку тому, що збільшується число серцевих скорочень, відповідно і енергії витрачається більше.
Основним симптомом виступає поява болю за грудиною під час фізичних і емоційних навантажень, що давить або стискає характеру. В основі цього симптому — недостатнє надходження кисню до кардіоміоцитів, обумовлене звуженням капілярів при скороченні потовщеною м’язи.
Досить часто проявом гіпертрофії лівого шлуночка є аритмія. Людина відчуває завмирання серця, яке потім змінюється частим і посиленим серцебиттям.
Цей стан супроводжується запамороченням, потемніння в очах за рахунок недостатнього надходження крові до головного мозку. Іншими симптомами виступають задишка, підвищення тиску, порушення загального стану організму.
Ліве передсердя
Гіпертрофія лівого передсердя може виникати як в результаті прогресування недостатності лівого шлуночка, так і бути самостійною патологією. Найбільш часті причини виникнення — гіпертонія і ожиріння.
При стенозі мітрального клапана необхідні великі витрати енергії для наповнення лівого шлуночка. При недостатності трикуспідального клапана частина крові під час скорочення закидається назад в передсердя. В передсерді затримується залишковий обсяг крові, відповідно зростає навантаження.
Досить тривалий час патологічний процес може не супроводжуватися клінічними симптомами, серце використовує механізми компенсації. Однією з основних скарг при гіпертрофії ЛП є задишка.
На початкових стадіях вона виникає при посилених фізичних навантаженнях, швидко проходить у спокійному стані. Потім може ускладнюватися кашлем, кровохарканням, нападами задухи. У більшості випадків виникає стенокардія, порушення ритму. Всі ці прояви суттєво знижують якість життя.
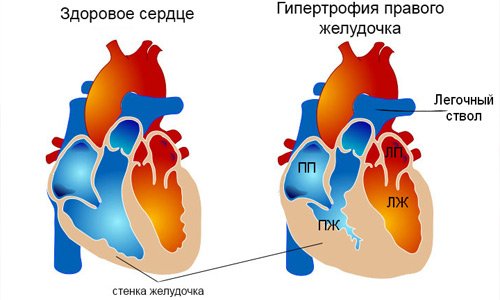
Правий шлуночок
Гіпертрофія правого шлуночка завжди є патологією, дуже часто виникає як прояв інших порушень серцево-судинної системи. У загальній популяції зустрічається досить рідко, частіше буває вроджена і виникає у дітей.
Найбільш поширена причина — вроджені вади (тетрада Фалло, дефект міжшлуночкової перегородки, стеноз мітрального клапана), ураження клапанного апарату при інфекційних, аутоімунних захворюваннях ( системний червоний вовчак, ревматизм).
Також збільшення правих відділів серця спостерігається при:
- хронічних обструктивних бронхітах .
- бронхіальній астмі.
- легеневої формі муковісцидозу.
- пневмосклерозі.
- емфіземи.
- туберкульозі.
Яскраво виражені скарги при цьому зазвичай відсутні. Можлива поява набряків нижніх кінцівок, задишки, кашлю. Гіпертрофія ПШ частіше діагностується випадково.
Праве передсердя
гіпертрофія правого передсердя завжди є симптомом вже існуючих порушень. Найчастіше виникає при підвищеному тиску в легеневих судинах, при гіпертензії, вроджених вадах серця, хронічних захворюваннях дихальної системи. Симптоми неспецифічні.
Діагностика
Самостійно поставити такий діагноз неможливо. Діагностика гіпертрофічних змін серця включає в себе кілька етапів. При первинному прийомі лікар за допомогою об’єктивних методів дослідження може припустити захворювання.
Використовуючи перкусію (постукування пальцями по передній грудній стінці), він визначає форму і розмір серця, оцінює їх відповідність віку, статурі. При пальпації він може відчути посилений серцевий поштовх між ребрами. Аускультативно можуть визначатися різні шуми, посилення тонів серця.
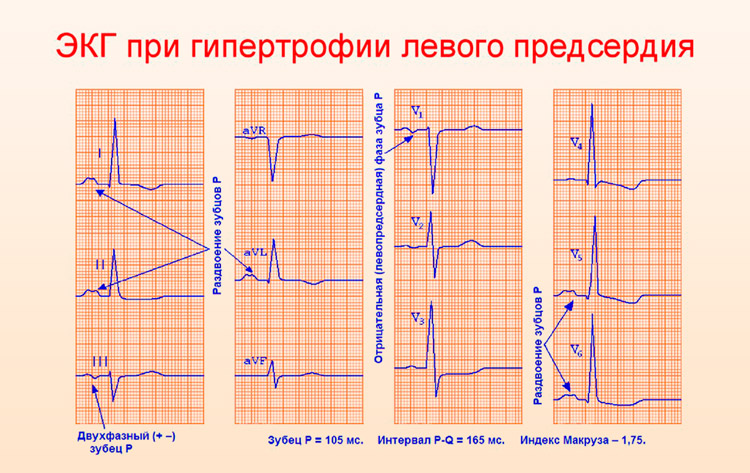
Для підтвердження діагнозу обов’язковим є проведення інструментальних досліджень. Найпростіше — ЕКГ. Цей метод дозволяє визначити наявність порушень серцевого ритму, відхилення електричного вектора, потовщення міокарда. При посиленому зростанні м’язового шару, клітини провідної системи і кровоносні судини не встигають розвиватися.
Отже, для збудження і проходження електричного імпульсу необхідно більше часу. При реєстрації електрокардіограми це виглядає як високі шлуночкові комплекси. Вектор електричної активності серця буде зміщений в сторону гіпертрофованого відділу.
Більш точними є наступні критерії:

- Корнельский вольтажний індекс. Для його розрахунку слід визначити суму амплітуд зубця R у відведенні aVL і S в V3. Значення більше 22 мм з імовірністю 95% вказує на наявність гіпертрофії.
Визначити наявність гіпертрофії правого передсердя по ЕКГ більш важко, специфічні ознаки відсутні. Побічно на її наявність вказують:
- Блокада правої ніжки пучка Гіса, її гілок.
- Різке зміщення вектора електрорушійної сили серця вправо.
- Збільшення амплітуди зубців в правобічних відведеннях.
На наявність гіпертрофії ПП вказують поява гострого, з високою амплітудою зубця Р, зниження висоти S в правих грудних відведеннях. Роздвоєння зубця Р вказує на неодновременное збудження передсердь і розцінюється як ознака гіпертрофії ЛП.
Підтвердити діагноз можливо за результатами УЗД. При ехокардіоскопії оцінюють товщину стінок всіх порожнин і міжшлуночкової перегородки. Розраховують обсяги крові, її рух через клапанний апарат. При ЕхоКГ добре візуалізуються ділянки з порушеною сократимостью, визначають тиск в кожному відділі серця і кровоносних судинах.
Лікування і прогноз
Після підтвердження діагнозу «гіпертрофія серця» інструментальними способами, слід починати лікування . Однією із запорук його ефективності буде оптимізація режиму рухової активності і харчування, спрямованого на усунення таких причин, як гіподинамія, атеросклероз, ожиріння, стреси.
Медикаментозна терапія носить симптоматичний характер:
- При необхідності призначають статини для зниження рівня холестерину і лікування атеросклерозу (Аторвастатин, Ловастатін).
- При появі набряків застосовують діуретики рослинного походження або синтетичні (Фуросемід, Верошпирон).
- Слід контролювати рівень калію і натрію в крові, щоб уникнути миготливої аритмії (Кардіомагніл).
при пороках нерідко вдаються до хірургічних операцій, при ревматизмі — до гормональної, імуносупресивної терапії.
Прогноз при своєчасному початку лікування позитивний. Майже завжди можливо добитися компенсації серцевої функції, зникнення всіх симптомів захворювання, повернення до звичного для людини способу життя.