Вченими було доведено вірусна природа більшості гепатитів і виділені віруси, які провокують розвиток цього захворювання, що приводить до руйнування клітин печінки. У 1995 році була виділена нова молекула РНК, яка викликає гепатит G. Вірус не дуже поширений і виявити його складно, оскільки клінічна картина виражена слабо. Саме про цю форму гепатиту піде мова в статті.
Зміст
- Загальна інформація про патологію
- Фактори розвитку і симптоматика
- діагностика і лікування
- Медикаментозне вплив
- Немедикаментозні методи
- Профілактика
Загальна інформація про патологію
Віруси відносять до неклітинним формам життя. Вони знаходяться на межі живої і неживої матерії, оскільки в навколишньому середовищі — це неживі кристали, які при попаданні в організм розвивають бурхливу діяльність. Вони ведуть себе як внутрішньоклітинні паразити, впорскуючи свою РНК (спадковий матеріал) в живу людську клітину, де і відбувається активне розмноження вірусів.
Саме так діють віруси гепатитів А, С, також поводиться і гепатит G (ВГG ), проникаючи в клітини печінки і руйнуючи їх структуру. Підсумок такого зараження — порушення нормального функціонування органу з усіма витікаючими наслідками. Поки мало поширену форму віднесли до сімейства флавивирусов і виділили три його типу.
Вірус G може бути присутнім в організмі одночасно з вірусом С. Вчені припускають, що це дефектний вірус для розвитку і розмноження якого важлива присутність іншого вірусу цієї групи .
Механізм дії повністю не вивчений. Вважається, що при попаданні в кров найпростіший організм може тривалий час переміщатися по кров’яному руслу, ніяк себе не проявляючи. Саме таке «поведінка» говорить про його дефектному будові. Він починає вести себе як паразит, коли в кров потрапляє вірус типу С. Тоді послідовність його дій така:
- проникає в гепатоцити — паренхімні клітини печінки (вони зберігають корисні речовини і знешкоджують токсичні).
- відбувається активна його реплікація (розмноження).
- інфекція поширяться через гепатоцити по іншим клітинам печінки.
- проявляються симптоми цитолізу, холестазу.
- печінкова тканину в осередках ураження заміщається фіброзною.
- розвивається печінкова недостатність, оскільки печінка вже не здатна в повному обсязі виконувати свої функції.
Вся клінічна картина схожа з зараженням гепатитом с, але процес інфікування йде більш повільно і не так агресивно. Це рідкісна форма, яка буває гострою, хронічною або протікає безсимптомно. Гепатит G зустрічається в країні повсюдно, але зараження їм відбувається рідко. Наприклад, частота захворюваності в Москві становить 2%, в Якутії — 8%.
Фактори розвитку і симптоматика
Як і інші форми гепатитів, ВГG поширюється через кров, статевим шляхом, від матері плоду. Зараження відбувається в наступних ситуаціях:
- У ході переливання крові донора. За даними ВООЗ, до 2% донорів є носіями небезпечного вірусу. Ризик стає найбільш високим для осіб, які мають потребу в повторному (частому) переливанні крові. Тому перед процедурою кров перевіряють на носійство гепатиту.
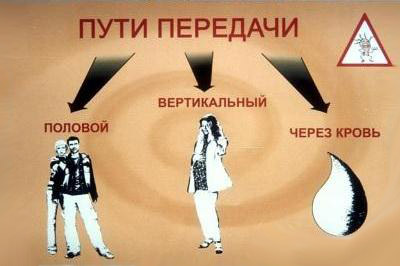
- Під час статевого контакту можливість зараження незначна. Передача вірусу відбувається в тому випадку, якщо на статевих органах є пошкодження у обох партнерів. Він потрапляє від одного до іншого через кров, оскільки порушена цілісність епітелію.
- У разі вагітність ризик зараження плода невеликий. Він зростає багаторазово, якщо мати на пізніх термінах вагітності перехворіла гепатитом. Є висока ймовірність інфікування, якщо у вагітної крім вірусу гепатиту в наявності ВІЛ-інфекція. З молоком в період лактації ВГG не передається.
Велика ймовірність зараження вірусом під час проколів шкіри при татуюваннях, при лікуванні голковколюванням, проколюванні вух голками, які не пройшли стерильну обробку. Недотримання елементарних санітарних правил веде до розвитку небезпечного захворювання. У 40% випадків джерело інфікування вірусом гепатиту G виявити не вдається.
Інкубаційний період, поки вірус розселяється і розмножується в організмі, тривалий — від 2 до 26 тижнів. Людина може бути носієм вірусу до 8 років, не підозрюючи про це.
Часто хворий скаржиться на наступні симптоми: стан загальної слабкості і нездужання, незначне зростання температури (жовтяниця може не проявлятися). Іноді виникає ломота і біль в суглобах, головний біль, висипання на шкірі. такі ознаки більше схожі на ГРВІ, ніж на гепатит.
Гепатит G може протікати практично безсимптомно, плавно переходячи в хронічну форму. Людина швидко втомлюється, відчуває загальну слабкість, колишні фізично навантаження для нього стають непосильними. Він не підозрює про наявність вірусу в організмі, «списуючи» свої статки на втому.
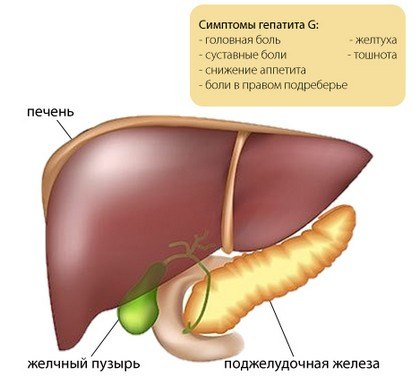
Якщо в крові з’являються віруси В або С, то хвороба розвивається швидко і встановити захворювання не складе труднощів. Спостерігаються:
- болю в правому підребер’ї,
- ознаки інтоксикації,
- прояв жовтяниці (шкірні покриви стають жовтими),
- сеча стає темною, а кал — світлим,
- змінюються лабораторні показання складу крові.
Якщо хвороба розвивається лише через вірус G, то ймовірність ускладнень низька. В результаті людина одужує, стає носієм вірусу або захворює на хронічну форму. Якщо ж патологія ускладнена іншими інфекціями, то можливий цироз печінки або ракова пухлина.
Діагностика і лікування
Оскільки симптоми хвороби проявляються не чітко, то без діагностичних досліджень не обійтися:
- Основний метод — визначення вірусу за допомогою полімеразної ланцюгової реакції нитки РНК вірусу. Таким шляхом його знаходження в організмі можна виявити з першого дня, але в фазі жовтяниці визначити вже неможливо.
- Важливим показником є і наявність антитіл до антигенів вірусу G. Характерні для нього IgM виявляють після 10-12 дня зараження і протягом 1-2 місяців їх можна виявити в крові.
- На пізніх стадіях, коли виникає підозра переходу гепатиту в хронічну форму, контролюють вміст білка, глюкози, згортання крові. При розвитку цирозу печінки проводять регулярне УЗД-обстеження. Щоб визначити, наскільки активно йде процес руйнування печінки або при підозрі на рак потрібна біопсія печінкових тканин.
Для досягнення стійких результатів використовують медикаментозне і немедикаментозне лікування. Цим переслідують дві мети:
- зняти запальний процес в печінці і зупинити її руйнування.
- знищити віруси або скоротити їх число.
Загальної терапії під час вагітності не існує. Лікар підбирає індивідуальну схему лікування. Але зазвичай використання медикаментозних препаратів призначається в післяпологовий період.
Медикаментозне вплив
Методика лікування мало чим відрізняється від подібного лікування гепатиту С. Препарати і хід лікування підбираються індивідуально залежно від тяжкості захворювання і наявності різних (або одного) вірусів.
Призначають:
- Вітаміни групи в і Е, важливі в системі антиоксидантного захисту та діяльності ферментативних систем.
- Інтерферони — білки, які організм синтезує у відповідь на вторгнення чужорідних антитіл. Вони вбудовуються в клітини печінки і зупиняють розмноження вірусів. Завдяки їм утворилися віруси не можуть потрапити в здорову клітину печінки. Його дія посилюється в поєднанні з рибофлавіном.
Введення інтерферону і вироблення його клітинами організму не дає 100% гарантії позбавлення від вірусу, однак такі препарати надійно захищають печінку від додаткових ушкоджень, запобігаючи цироз і рак печінки.
Використовують симптоматичну терапію, щоб знизити неприємні прояви хвороби:
- якщо спостерігається диспепсія — порушення нормального перетравлення їжі в шлунку, то призначаються прокинетики і препарати ферментного дії (Домперидон, мотилиум).

- порушується згортання крові, яку можна підкоригувати за рахунок вітаміну К або інших препаратів, призначених для поліпшення згортання (Тромбін).
- знизити симптоми хвороби і полегшити стан допомагає лікування трав’яними збір ами з гепатопротекторним, протизапальну і імуностимулюючий ефектом (шипшина, кукурудзяні рильця, розторопша).
В період гострого розвитку захворювання не можна використовувати амінокислоти в якості гепатопротекторів. За рахунок амінокислот не відбувається відновлення гепатоцитів (клітин печінки), їх використовують віруси для створення нових копій в процесі розмноження.
У гострій формі хвороба лікується в стаціонарі, після зняття основних ознак можливо домашнє лікування, в якому основний акцент робиться на дотримання дієти, відмову від куріння, алкоголю і додаткових лікарських засобів (що не відносяться до гепатиту).
Важливо знизити фізичні навантаження до мінімуму.
Коли курс лікування завершений, необхідний контроль складу крові протягом декількох місяців, оскільки у деяких пацієнтів після припинення терапії хвороба розвивається знову, і спостерігаються характерні для запалення печінки ознаки .
Немедикаментозні методи
Повне одужання нерозривно пов’язане з дотриманням дієти і зміною способу життя. Правильне харчування — одна з важливих умов одужання. Терапія важлива, але вона допоможе тільки частково, а то й знизити навантаження на печінку. Слід відмовитися від шкідливих звичок: куріння і алкоголю. Основа дієти полягає у відновленні функції печінки, поліпшення відтоку жовчі, захисту шлунково-кишкового тракту від будь-яких пошкоджень. Хворим пропонується дієта № 5, основні правила якої такі:
- приготування відвареної або запеченої їжі, але не обсмаженої.
- дробове харчування 5-6 разів на день маленькими порціями.
- рясне пиття до 1,5 л в день.
- баланс по основних компонентах: в день має споживатися 100 г білків, 100 г жирів, 450 г вуглеводів (цукру — до 50 г) .
- кількість солі скорочено до 10 г в день.
Правильне харчування розраховане на відмову від страв, які дають навантаження на печінку, ослаблену після хвороби. Бажано дотримуватися наступних рекомендацій:
- відмовитися від копченої, солоної, смаженої їжі.
- вивести з повсякденного меню жирне м’ясо і рибу, консерви.
- є тільки нежирні молочні і кисломолочні продукти.
- важливі овочі і фрукти, дозволено невелику кількість білого хліба, меду та варення на десерт.
- бажано відмовитися від молока, хоча в складі блюд воно не забороняється.
- шкідливі приправи, кетчуп, майонез, гострі соуси. Замість них можна використовувати сметану.
- в раціоні повинні бути присутніми основні страви: овочеві та молочні супи, каші, запіканки.
- важливо пити багато рідини: це може бути вода, компоти, киселі або чай.
Профілактика
Так як вірус G вважається дефектним і не виявлено як моноінфекція, то вакцини проти нього не існує. Для профілактик можна запропонувати лише загальні профілактичні рекомендації:
- застосування одноразових голок і шприців.
- наявність постійних статевих партнерів.
- використання для медичних процедур стерильних інструментів .
Після оперативних втручань або при виниклих підозрах на розвиток хвороби бажано через півроку пройти дослідження на ВІЛ-інфекції та присутність вірусних гепатитів.
при виникненні симптомів, пов’язаних з гепатитом, необхідно звернутися до терапевта, інфекціоніста або лікаря-гепатолога.
Оскільки основний шлях передачі гепатиту G — це кров, то можна частково контролювати ситуацію, застосовуючи бар’єрні методи контрацепції і стежачи за всіма процедурами, пов’язаними з кров’ю, хоча, на жаль, не завжди можна передбачити ситуації, що ведуть до зараження.