Гіпертрофічна кардіоміопатія — це небезпечне захворювання серця, яке часто є причиною раптової смерті. Патологія не має чітко визначених причин, частіше носить спадковий характер. Відповідно, відсутній і етіотропне лікування, що часто стає причиною прогресування патології і серйозних ускладнень.
Зміст
- Специфіка і прояви патології
- Причини розвитку хвороби
- Класифікація патології
- Діагностичні процедури
- лікування захворювання
- Консервативне
- Хірургічне лікування
Специфіка і прояви патології
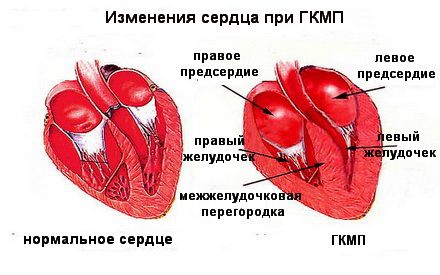
Гіпертрофічна кардіоміопатія — функціональне захворювання, при якому стінки серцевого м’яза значно товщають. Ущільнення стінки міокарда призводить до того, що під час фази діастоли серце повністю не розслабляється і в порожнину серця не потрапляє достатня кількість крові.
В подальшому це призводить до виснаження серцевого м’яза, так як по коронарних судинах до серцю не надходить необхідна кількість крові і кисню. У зв’язку з цим розвивається ішемія міокарда. Клінічно цей стан проявляється наступними симптомами:
- біль в серці.
- задишка.
- запаморочення, періодичні втрати свідомості.
- відчуття серцебиття.
Хворобливі відчуття локалізуються в загрудинної області. За своєю природою больові відчуття є нападом стенокардії, так як виникають внаслідок ішемії міокарда. Біль інтенсивна, може віддавати в ліву половину тіла. Хворобливі відчуття в області серця — це найбільш виражена ознака хвороби.
Задишка є ознакою серцевої недостатності. Спочатку хвороби утруднення дихання виникає при фізичному навантаженні, в подальшому виникає навіть у спокої. У стадії декомпенсації задишка може супроводжуватися розвитком ціанозу або акроцианоза.
При кардіоміопатії часто виникають непритомні стану. У більшості випадків ця ознака характерний для обструктивної форми. Рідше втрата свідомості пов’язана з ішемією серця.

Менш специфічний ознака — виразні відчуття серцебиття, перебої в роботі серця. Ці симптоми виникають при порушеннях ритму і провідності. Аритмії при кардіоміопатії розвиваються через тривалу ішемії.
Решта характерні прояви виявляються при фізикальному огляді:
- Розширення меж серця. Через потовщення міокарда кордону серця розширюються в обидва боки. Ця ознака виявляється при перкусії.
- Приглушеність тонів серця. Даний ознака виникає через серцево-судинної дисфункції.
- Шум в серці, який виникає в фазу скорочення. Шум визначається при аускультації серця за допомогою фонендоскопа.
Причини розвитку хвороби
Основна причина розвитку кардіоміопатії — спадковість. На сьогоднішній момент виділено приблизно 10 генів, які відповідають за стан серцевого м’яза. Приблизно 200 мутацій в цих генах призводять до спонтанної гіпертрофії міокарда. Таким чином, захворювання передається генетично. Існує багато прикладів, коли хворіє відразу кілька членів родини.
Наявність мутації в гені, який відповідає за стан міокарда, призводить до того, що певні ділянки серця гіпертрофуються.
Це може бути закладено ще в ембріональному періоді, в такому випадку хвороба розвивається поступово, з народження. В інших випадках мутація проявляється після впливу провокуючих чинників. При цьому розвиток хвороби має спонтанний характер, і симптоми кардіоміопатії виникають раптово.
Класифікація патології
Розрізняють 2 основні форми перебігу захворювання:
- Обструктивна. Характеризується наявністю обструкції, а також різниці тиску в лівому шлуночку і аорті. Більш несприятливий і небезпечний варіант хвороби. При обструктивної формі знижується викид крові в аорту, що призводить до гіпоксії головного мозку.
- необструктивного. Характеризується відсутністю різниці систолічного тиску в лівому шлуночку. Необструктивна форма — це більш сприятливий варіант хвороби.

За ступенем потовщення міокарда гіпертрофія буває:
- помірна.
- середня.
- виражена.
в залежності від рівня градієнта тиску у вихідному тракті лівого шлуночка кардіоміопатія ділиться на 4 ступені тяжкості ( при обструктивної формі).
Діагностичні процедури
Визначитися з діагнозом тільки за клінічними симптомами неможливо. Для постановки остаточного діагнозу необхідне додаткове обстеження. Діагностика складається з таких інструментальних методів:

- Добове ЕКГ-моніторування. Використовується при важких аритміях, коли є клінічні прояви, але разова ЕКГ не виявила змін.
- Рентгенограма органів грудної клітки. Виявляє розширення тіні серця в обидві сторони.
- Ехокардіограма. Найбільш інформативний метод дослідження. Виявляє гіпертрофію міокарда, збільшені розміри міжшлуночкової перегородки. Також за допомогою ехокардіографії вимірюється тиск в порожнинах серця.
- Біопсія серцевого м’яза. Призначається рідко, тільки в тих випадках, коли неможливо підтвердити кардиомиопатию іншими способами.
Лабораторні методи дослідження використовуються для виключення інших патологій серцево-судинної системи, а також для оцінки загального стану організму. Для диференціальної діагностики із запальними захворюваннями призначається загальний аналіз крові.
При кардіоміопатії в ньому відсутні всі ознаки запалення (лейкоцитоз, підвищення швидкості осідання еритроцитів). Для оцінки загального стану призначається біохімічний аналіз (нирковий і печінковий комплекс, ліпідний спектр, електроліти), дослідження крові на глюкозу.
Лікування захворювання
Лікування хвороби залежить від форми кардіоміопатії, ступеня тяжкості та загального стану хворого. Клінічні рекомендації з лікування ураження серця включають прийом медикаментозних препаратів, хірургічне втручання і обмеження фізичного навантаження.
Консервативне
Консервативна терапія призначається всім пацієнтам з гіпертрофічною кардіоміопатією. Основний метод терапії — прийом медикаментів. Фахівці можуть призначити наступні групи медпрепаратів:
- Бета-блокатори.
- Блокатори кальцію.
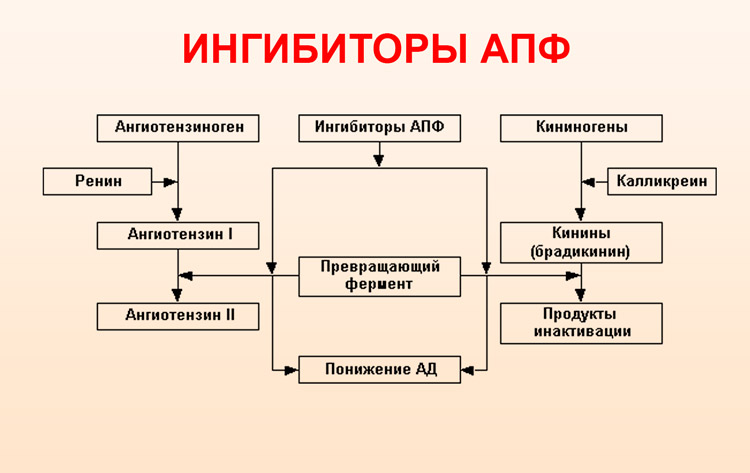
- Інгібітори АПФ.
- Антіарітмікі.
- Препарати, що розширюють судини.

Бета-блокатори є препаратами вибору при кардіоміопатії. Вони зменшують частоту серцевих скорочень, що перешкоджає збільшенню ішемії серця. Для лікування хвороби використовуються Бісопролол, Метопролол.
Блокатори кальцію також здатні знижувати ЧСС. Вони застосовуються рідше, ніж бета-блокатори, так як їх застосування пов’язано з більш високим ризиком розвитку побічних ефектів. Наприклад, високі дози Верапамілу можуть погіршити диастолическую дисфункцію. Прийом блокаторів кальцієвих каналів починають з мінімальних доз, уважно стежачи за переносимістю медикаментів.
Інгібітори АПФ сприятливо впливають на перебіг хвороби, так як здатні запобігти ремоделирование серця. Вони запускають зворотний розвиток гіпертрофії, що може привести до зменшення симптомів. Використовуються такі препарати як: Каптоприл, Лізиноприл, Енап, Фозінотек.
Наступні групи медикаментозних препаратів призначаються в тих випадках, коли хвороба супроводжується виникненням ускладнень. Антіарітмікі застосовуються при різних порушеннях ритму. При цьому ураженні найбільш часто використовується Аміодарон.
При розвитку серцевої недостатності використовуються кошти, які розширюють судини. Дилатація судин зменшує навантаження на серце, сприяє усуненню симптомів хвороби. Використовуються кошти з групи нітратів, наприклад, Нитропруссид натрію, Атенолол.
Хірургічне лікування
При неефективності консервативного лікування використовується хірургічне втручання. Основний метод хірургічного лікування — резекція ураженої ділянки. Під час операції видаляється ділянку обструкції, що в подальшому призводить до нормалізації діастолічної функції і сприяє зменшенню гіпертрофії міокарда. Уражена ділянка січуть або штучно некротизуючим.
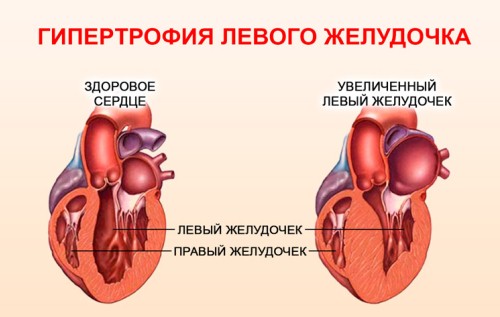
Показанням до хірургічного втручання є також деякі ускладнення. Гіпертрофія лівого шлуночка може призводити до розтягування волокон фіброзного кільця, в результаті чого стулки мітрального клапана повністю не закриваються. При розвитку відносної мітральної недостатності проводять заміну клапана.
Якщо захворювання супроводжується виникненням важких аритмій — це також показання до проведення оперативного втручання. У цьому випадку використовується постановка електрокардіостимулятора, який усуває порушення ритму. У деяких випадках ресинхронізація призводить до зменшення обструкції.
Гіпертрофічна кардіоміопатія є смертельно небезпечним захворюванням. Основну роль у розвитку хвороби відіграє спадковість. Запобігти розвитку патології практично неможливо. Вихід хвороби багато в чому залежить від проведеного лікування і індивідуальних особливостей.
На жаль, в більшості випадків прогноз несприятливий, захворювання закінчується раптовою смертю. Приблизно в 10% випадків хвороба проходить самостійно і закінчується одужанням. Причини такого регресу до цих пір не виявлено.