До розвитку інфаркту призводить дефіцит кровопостачання серцевого м’яза. Захворювання характеризується відмиранням ділянки міокарда, і при гострій формі воно часто закінчується летальним результатом. Ті, хто вчасно не звернулися до лікаря, і перенесли напад на ногах, ризикують зіткнутися з його ускладненнями.
Зміст
- Специфіка і небезпека порушення
- які бувають ускладнення?
- Ранні ускладнення
- Довгострокові наслідки
- Реабілітаційний період
Специфіка і небезпека порушення
За статистикою, у 70% пацієнтів, які перенесли захворювання, виявляються постінфарктний ускладнення. Це відбувається через нездатність серця повністю виконувати свої функції. Клітини, які зазнали некрозу, не відновлюються, і знижується серцева здатність до скорочення.
Навіть дрібновогнищевий інфаркт в легкій формі негативно впливає на здоров’я людини. 30% пацієнтів, які пережили ускладнену форму захворювання, вмирає в перший рік після нього.
Гострий період становить 28 днів після нападу. Саме в цей час з’являється найбільшу кількість проблем. Основна небезпека полягає в тому, що ускладнення можуть проявитися на будь-якій стадії — як на наступний день, так і через кілька років.
Які бувають ускладнення?
Розвиток постінфарктних порушень пояснюється розміром області ураження міокарда, його станом на тлі перенесених раніше хвороб і взаємодією з коронарними артеріями. Фахівці поділяють ускладнення інфаркту міокарда на 5 основних груп:
- Механічні. Виникають внаслідок структурних деформацій клітин і тканин і супроводжуються їх розривом.

- Гемодинамические. З’являються внаслідок нездатності серця забезпечувати кровообіг в повному обсязі.
- емболіческого. Характеризуються появою великої кількості тромбів, що може привести до подальшої закупорки судин.
- Реактивні. Виникають унаслідок порушень в роботі імунітету, вторинної дисфункції органів і симпатичної нервової системи.
В залежності від часу прояви, порушення бувають ранні та пізні. Перші з’являються протягом так званого гострого періоду, наступні — приблизно через два місяці після нападу.
Існує 3 групи, на які поділяють ускладнення за ступенем загрози для організму:
- найменш небезпечні.
- прогностично серйозні.
- небезпечні для життя.
В період реабілітації можлива раптова смерть пацієнта. Це, як правило, відбувається протягом року після нападу. Незважаючи на проведені лікувальні заходи, існує ризик зменшення фракції викиду лівого шлуночка, внаслідок чого серце не справляється з навантаженням і перестає працювати. Будь-яка патологія, що виникає після перенесеного інфаркту, є серйозною перешкодою на шляху до одужання.
Ранні ускладнення
Поява проблем цієї категорії може статися через кілька годин або діб після нападу інфаркту. При гострій формі захворювання ранні ускладнення можуть проявитися під час транспортування пацієнта в палату.
Хвороба характеризується відмиранням області міокарда і зменшенням кількості активних кардіоміоцитів. Внаслідок цього великий ризик розвитку гострої серцевої недостатності.

- тахікардією.
- різким зниженням артеріального тиску.
- диурезом.
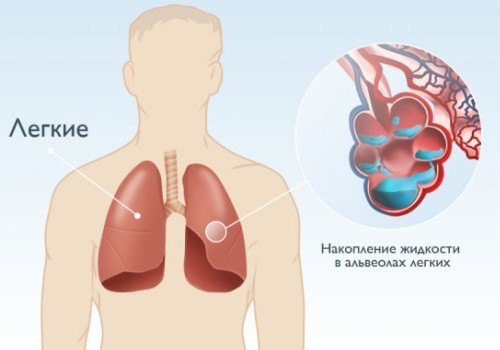
- нападами задухи.
- слабкістю.
- запамороченням і втратою свідомості.
Ускладнення в більшості випадків виявляється у жінок старше 60 років, і людей, у яких в анамнезі є цукровий діабет. Найбільш частими наслідками можна вважати:
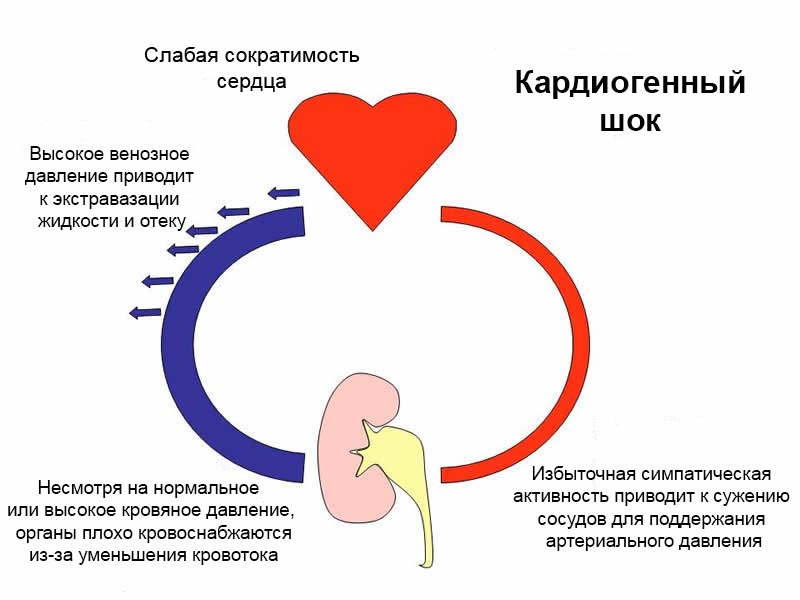
- Кардіогенний шок — гостра форма серцевої недостатності. Через недостатню кількість надходить крові відбувається порушення дихання, різке зниження артеріального тиску і збій у функціонуванні внутрішніх органів. Шок розвивається швидше, ніж з’являється больовий симптом, і з цієї причини не завжди можна зрозуміти, що сталося. Внаслідок цього ускладнення загрожує летальним результатом. Клінічні симптоми патології:
- загальмованість і сплутаність свідомості.
- холодні посинілі кінцівки.
- зниження пульсу до 20 ударів в хвилину.
- набряклість.
- Рання постінфарктна стенокардія може розвинутися через добу або кілька днів після нападу. Вона є найважчою формою цього захворювання і характеризується появою стандартної болю за грудною кліткою. У 25% пацієнтів призводить до появи повторного інфаркту. Виявляється у вигляді коронарного спазму, ураження судинного ендотелію і пошкодження артерій.
Серцева тканина внаслідок перенесеної хвороби стоншується і натягується, що загрожує розривом серця. У більшості випадків це відбувається на 5-6 добу після інфаркту. У разі зовнішнього розриву пацієнту необхідна хірургічна операція. Пошкодження супроводжує гострий біль, різке зникнення пульсу і втрата свідомості. 85% випадків призводять до смерті.
- Аритмія провокує фібриляцію шлуночків — вони починають скорочуватися в різному темпі, що може призвести до зупинки серця. Якщо медична допомога не буде надана негайно, може наступити клінічна смерть.
- Перикардит — це запальний процес, що вражає оболонку серця. Сигналом служить біль в грудній клітці, що підсилюється під час прийому їжі, ковтання і вдихання повітря. Також спостерігається підвищення температури до 39 градусів.
- Тромбоз. Можливе утворення великої кількості маленьких тромбів, що закупорюють судини і не пропускають кисень. В результаті виявляється тромбоемболія, що характеризується кисневим голодуванням і ризиком відриву тромбу.
Крім цього, інфаркт впливає на функціональність системи шлунково-кишкового тракту. На слизовій оболонці утворюються виразки, ерозії і тріщини. Причиною найчастіше є недостатній приплив крові і передозування Аспірину.
Довгострокові наслідки
Пізні ускладнення розвиваються в підгострому і хронічному періодах. Вони можуть з’явитися як окремих захворювань, що вимагають надання невідкладної медичної допомоги.
Найбільш поширеною патологією є постінфарктний стан (його називають синдромом Дресслера). Недуга виникає внаслідок порушення роботи імунної процесу. Після перенесення інфаркту частина міокарда піддається некрозу, і на цьому місці утворюється рубець. До його антигенів виробляються антитіла, що може привести до конфлікту з подальшим знищенням клітин міокарда.
Симптоми патології:
- біль в центрі грудної клітини і в суглобах.
- лихоманка.
- підвищення температури тіла.
Супутниками ускладнення стають пневмонія, перикардит і плеврит. Відбуваються запальні процеси в тканинах суглобів і легких. Захворювання розвивається у 20-25% хворих.
Пошкоджена ділянка міокарда здатний потоншати і випнути, що істотно знижує або унеможливлює його здатність до скорочення. Така хвороба називається аневризмою серця. Недуга можна визначити за такими проявами:
- загальна слабкість організму.
- задишка, що супроводжується нападами астми та легеневих набряком.
- лихоманка.
- підвищене потовиділення.
- низький тиск.
Патологія сприяє появі серцевої недостатності і лікується за допомогою медикаментозних або хірургічних методів.
Хронічна серцева недостатність характеризується нездатністю серця виконувати перекачують функції, що призводить до нестачі кисню. Людині постійно не вистачає повітря, з’являються набряки і задишка в стані спокою.
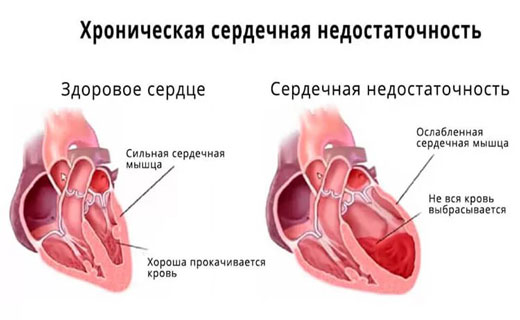
При постінфарктний кардіосклероз спостерігається заміна м’язової тканиною відмерлих волокон області міокарда. Серцевий м’яз стає менш еластичною і нездатною до скорочення. В результаті відбувається порушення серцевого ритму, провідності, збільшення серцевої порожнини і рихлість міокарда. Прогноз залежить від величини зони ураження і ступеня порушення роботи серцевого м’яза.
Реабілітаційний період
постінфарктної ускладнення можуть привести до істотного погіршення стану пацієнта і до наступної смерті. Для того щоб уникнути цього, необхідно переглянути спосіб життя і кардинально його змінити:
- Відмова від алкоголю і сигарет. Вони негативно впливають на судинну систему і знищують клітини міокарда.

- Правильний режим сну. Організм повинен відпочивати не менше 8 годин на день, що сприяє зниженню навантаження на серце.
- Заняття ЛФК. Фізичні навантаження позитивно впливають на судини, розширюють їх і сприяють нормалізації кровотоку.
- Виконання приписів кардіолога. Спеціаліст, знаючи клінічну картину, дасть найбільш корисні рекомендації як щодо медикаментозного лікування, так і по профілактиці появи повторного інфаркту.
Під час реабілітації можливі ускладнення в психологічному стані пацієнта. Емоційна обстановка повинна бути доброзичливою і спокійною, по можливості потрібно уникати стресових станів і нервового перенапруження.
Ускладнення, що з’являються після інфаркту, здатні принести не меншої шкоди організму, ніж первинний недуга, і навіть привести до повторної появи нападу. Для того щоб цього уникнути, необхідно виконувати вимоги лікуючого лікаря, проходити профілактичні огляди і вести здоровий спосіб життя.