Стенокардія нестабільної форми — це стадія ішемічної хвороби серця, що межує зі стабільним її перебігом і розвитком такого ускладнення, як інфаркт міокарда. Даний стан пацієнта лікарі також називають загостренням ІХС, або прогресуючої коронарною недостатністю. В основі патогенезу даного захворювання — недостатнє кровопостачання артерій, що забезпечують міокард кров’ю.
Зміст
- Відмінні характеристики стабільної і нестабільної форм
- Причини
- Класифікація і симптоматика
- Діагностичні заходи
- Лікування
- Медикаментозна терапія
- Хірургічні методи
- Спосіб життя, дієта
- Поради народної медицини
- Прогноз, можливі ускладнення
Відмінні характеристики стабільної і нестабільної форм
Для тривалого перебігу ІХС характерно виникнення нападів стенокардії, які можуть мати легку або важку ступінь вираженості. При виникненні гострих нападів болю необхідно, щоб лікар диференціював стабільну і нестабільну стенокардію, адже від цього залежить обсяг медичної допомоги та ведення даного пацієнта.
Стабільна стенокардія характеризується стереотипним характером самих нападів. Біль за грудиною найчастіше виникає після певної фізичної активності або нервово-психічного перенапруження. Приступ болю триває до 10 хвилин і швидко купірується медикаментозними препаратами, такими як сублінгвальниє таблетки Нітрогліцерин або мазь Нитро на область серця.

Нестабільна стенокардія — це одна з форм коронарного синдрому, яка проявляється повторюваними гострими нападами задушливої болю за грудиною. Біль характеризується різким виникненням. Тривалість нападу складає більше 10 хвилин, він не купірується медикаментозно.
Відмінності нестабільної форми також полягають в тому, що інтервал між нападами скорочується до тижнів і днів, тоді як проміжок часу між нападами стабільної стенокардії становить місяць і більше. Пацієнт між загостреннями стабільної стенокардії може вести активний спосіб життя і вважати себе здоровою людиною.
Причини
Першопричиною виникнення ІХС є атеросклеротичні освіти на судинних стінках. Холестеринові бляшки істотно звужують просвіт судин. Тяжкість хвороби безпосередньо залежить від ступеня обтурації бляшкою судини. Посилює її протягом підвищене згортання крові, при якій набагато вище ризик утворення тромбу.

Сприяють виникненню хвороби такі фактори:
- генетична схильність.
- захворювання внутрішніх органів (панкреатит, цукровий діабет).
- малорухливий спосіб життя.
- ожиріння.
- нікотинова і алкогольна залежність.
в виникненні нападу стенокардії ключову роль відіграє розрив капсули атеросклеротичної бляшки в вінцевої артерії, що призводить до порушення кровопостачання серцевого м’яза. В результаті цього патологічного процесу виникає гострий напад болю в області грудей.
Класифікація і симптоматика
В сучасній кардіології для визначення ступеня тяжкості даної форми стенокардії і ризику розвитку інфаркту міокарда застосовують класифікацію за Браунвальду , яка була прийнята в 80-і роки ХХ ст. В її основі — виділення трьох класів захворювання і груп обставин, що впливають на появу нападу.
Класи:
- Перший — виникнення нападів на тлі підвищеної фізичної активності, збільшення частоти нападів в останні 2 місяці, але відсутність болю в стані спокою.
- Другий — постійна стенокардія спокою, що виникла в проміжку часу від 48 годин до 2 місяців.
- Третій — гостра стенокардія, що виникла в стані повного спокою протягом останніх 2 діб.
Групи:
- А — поява нападів спровоковано наявністю системних хвороб несерцевих походження.
- у — напади кардіогенного генезу.
- З — виникнення нестабільної форми стенокардії на тлі перенесеного інфаркту протягом попередніх 14 тижнів.
При постановці діагнозу також враховують такі моменти:
- характер патологічного процесу.
- вперше виник напад і Чи повторно, після навантаження або в стані спокою.
- тривалість нападу.
- ефективність медикаментозного лікування.
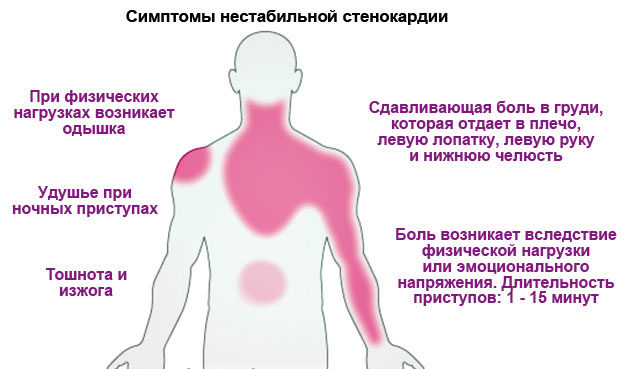
Головним симптомом стенокардії є виражена біль за грудиною зліва, яка супроводжується відчуттям важкості і нестачі повітря.
Біль може віддавати в ліву руку і під лопатку. Іноді пацієнти скаржаться на здавлювання не тільки в грудній клітці і серце, але і в області шиї.
Перераховані вище симптоми супроводжуються появою прискореного серцебиття і збоями в ритмі. Пацієнти відзначають, що біль обмежує руху і дихання. Приступ триває близько 10-15 хвилин і стихає після прийняття Нітрогліцерину. Збираючи анамнез хвороби, лікар обов’язково уточнить, передувала чи приступу фізичне навантаження або нервове перенапруження.
Діагностичні заходи
Для уточнення діагнозу кардіолог в обов’язковому порядку проведе:
- збір анамнезу життя і хвороби.
- огляд пацієнта з прослуховуванням і простукуванням області серця (перкусія, аускультація).
- для проведення диференціальної діагностики призначить комплекс лабораторних та інструментальних досліджень.
Найбільш інформативними діагностичними методами є такі:
- ехокардіографія — ультразвуковий метод діагностики хвороб серцево-судинної системи, що дозволяє виявити характерні зміни при тривалій ішемії міокарда.
- холтерівське моніторування ЕКГ — запис кардіограми серця протягом 1-3 діб, п озволяет виявити не тільки ознаки ішемії, але і встановити фактори, що провокують виникнення нападу, його тривалість і характер.
- ангіографія коронарних судин — рентгенологічне дослідження, при якому за допомогою контрастної речовини досліджують коронарне русло.
- сцинтиграфія тканин міокарда — метод, при якому вводиться радіоактивна речовина допомагає візуалізувати стінки і порожнини серця.
Як і при будь-яких інших захворюваннях, при підозрі на стенокардію нестабільного типу лікар обов’язково призначить такі лабораторні дослідження:
- загальний аналіз крові та сечі.
- визначення біохімічного складу крові.
- визначення специфічних ферментів в крові пацієнта.
Інтерпретувавши всі отримані результати проведених досліджень, лікар уточнить діагноз і прийме рішення про подальше ведення пацієнта.
Лікування
З огляду на те, що нестабільна форма стенокардії в більшості з Лучано передує інфаркту міокарда, пацієнт з таким діагнозом в терміновому порядку повинен бути госпіталізований в кардіологічний стаціонар, де він цілодобово буде перебувати під наглядом кваліфікованих медичних працівників. Цей діагноз вимагає призначення пацієнту строго постільного режиму.
Існує два методи ведення таких пацієнтів:
- консервативний.
- оперативний.
Медикаментозна терапія
Медикаментозне лікування полягає в наданні пацієнту невідкладної допомоги і купірування больового синдрому. З цією метою застосовують:

- нейролептаналгезію — комбінований метод внутрішньовенної анестезії, при якій пацієнт знаходиться в свідомому стані, але при цьому не відчуває ні болю, ні емоцій.
Наступний етап лікування спрямований на стабілізацію серцебиття, нормалізацію АТ, зменшення потреби міокарда в кисні. З цією метою застосовують такі групи препаратів:
- бета-блокатори (пропранолол, Бісопролол, метапрололом).
- антагоністи Са (Ніфедипін, Верапаміл, амлодипін).
Точну дозу і тривалість терапевтичного курсу визначає лікар для кожного пацієнта залежно від ступеня тяжкості і вираженості патологічного процесу.
Як згадувалося вище, важливим фактором в етіології даної хвороби є в’язкість і згортання крові. Для того, щоб поліпшити ці показники, призначають дезагреганти і антикоагулянти прямої дії (Аспірин-Кардіо, Прасугрел, Клопрідогрел).
Хірургічні методи
При відсутності очікуваного терапевтичного ефекту пацієнтові можуть бути дані клінічні рекомендації для проведення одного з видів оперативного втручання:
- Судинна пластика, або ангіопластика, завдяки якій вдається відновити порушений коронарний кровотік. Суть даного втручання полягає в тому, що в уражену частину судини вводиться спеціальна трубка, яка утримує стінки судин і запобігає їх спадання.
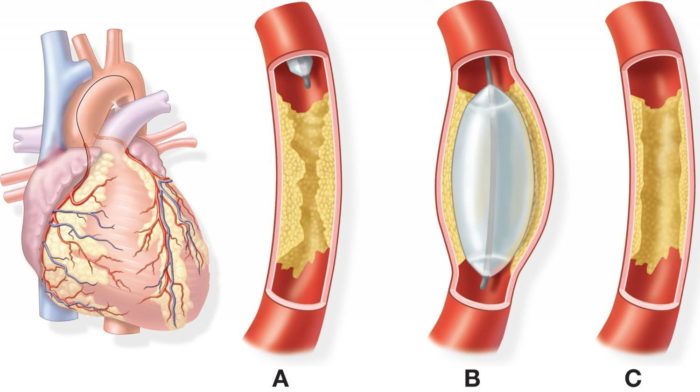
- При важкому ураженні судин лікарі рекомендують проводити більш складне оперативне втручання під назвою аортальному-коронарне шунтування. Мета даної операції — штучно створити додаткове русло, яке забезпечить нормальне кровопостачання міокарда.
- режим роботи і відпочинку, де сну бути виділено не менше 7-8 годин.
- рухова активність з акцентом на ходьбу.
- раціональне харчування, що складається з овочів, фруктів, каш, супів.
- відмова від шкідливих звичок.
- уникнення стресових ситуацій.
- щодня пити по склянці відвару шипшини з 1 чайною ложкою меду.
- відвар або спиртовий настій глоду для зміцнення серцевого м’яза.
- відвар листя суниці і материнки. Рецепт: трави, взяті в однаковій пропорції (по 2,5 г), заливають склянкою окропу, настоюють 15-20 хвилин і випивають замість чаю.
- водний настій кореня валеріани, який приймають по 1 столовій ложці перед кожним прийомом їжі.
- вести активний і здоровий спосіб життя.
- після 40 років регулярно проходити профогляди з обов’язковою ЕКГ.
- стежити за питним режимом і густотою крові.
- стежити за показниками артеріального тиску.
Спосіб життя, дієта
Після лікування пацієнт потребує тривалого кардіореабілітаційному курсі. Мета даного етапу лікування полягає в тому, щоб пацієнт навчився жити зі своїм діагнозом і усвідомив, що спосіб життя має для нього життєво важливе значення. В першу чергу необхідно виробити новий стиль життя, в якому особливе значення мають наступні складові:
Поради народної медицини
Стенокардія в нестабільній формі — серйозна патологія, яка може мати негативні наслідки для здоров’я і життя пацієнта, тому лікуванням повинні займатися лікарі, а не травники. Але в період реабілітації, а також з метою профілактики пацієнт може сміливо використовувати рецепти народної медицини, і саме:
Перед застосуванням народних рецептів, необхідно порадитися зі своїм лікарем, щоб ще більше не погіршити стан пацієнта.
Прогноз, можливі ускладнення
Прогноз для життя пацієнта безпосередньо залежить від ступеня тяжкості виявленої патології, а також від свідомості пацієнта в період реабілітації. Щоб не допустити розвитку інфаркту міокарда, необхідно:

Прогресування стенокардії може мати негативні наслідки, аж до інфаркту, при несерйозне ставлення пацієнта до свого здоров’я. У той час як рання діагностика дозволяє нормалізувати роботу серцево-судинної системи і запобігти розвитку гострого коронарного симптому.